”高齢者の骨折”は増加傾向にある!?
高齢化に伴い、高齢者の骨折が増加傾向にあります。骨折を契機に、それまで当然のように過ごしていた日常生活が一転するというケースも少なくありません。そのため、転倒予防や転倒のリスクを知ることは重要だと言えます。(詳しくは→高齢者の転倒リスクを減らすために知っておくべきこと。)しかし、骨折の受傷は予期せぬ一瞬の出来事であり、その契機は人それぞれで異なります。
今回は、転倒による骨折の好発部位とその予後についてランキング形式で紹介していきたいと思います。

高齢者における好発骨折部位 ベスト4!!!
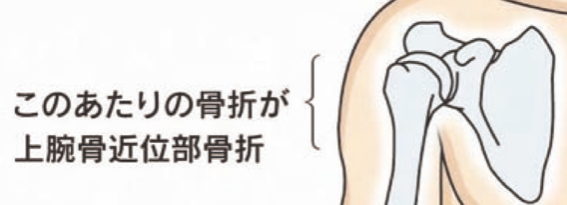
一般的に肩の内側の骨折のことを言います。
上腕骨近位部骨折は、60歳代から加齢と共に受傷率が徐々に上昇し、70歳以降では急激に上昇を示し、85歳以上では人口10万人あたり約280人に達します。男性でも60歳以上で受傷率が上昇しますが、女性の半分以下となっています。受傷機転は80%以上が立位からの転倒で、その多くは肩関節への直接ぶつけるといった外力によるものです。
上腕骨近位部骨折の分類法として4つに分けることができます。(下図参照)
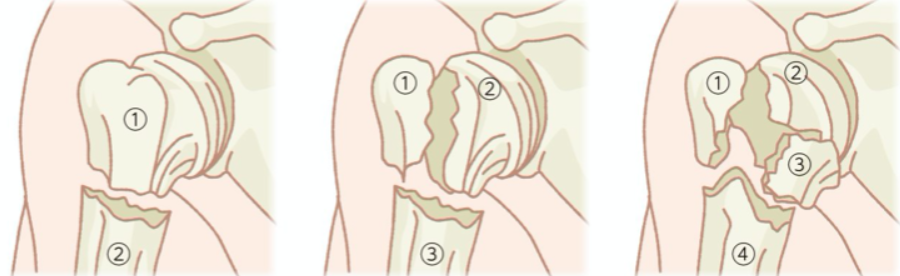
上記のような骨折型をもとにし、治療法を考えていきます。1、2パートではほとんど保存型ですが、2パートでは保存期間中にズレや骨癒合が困難な場合に手術適用となります。4パートになると、骨だけでなく、筋肉や人体の損傷もひどいことが多いため、人工肩関節となることが多いです。(骨折パターンと治療方針↓)

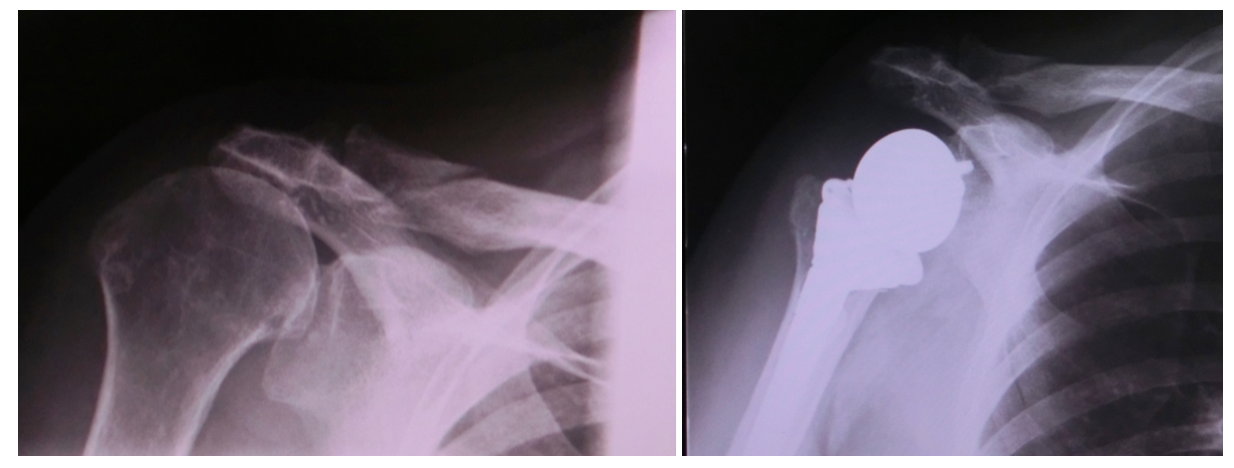
下図が人工肩の手術を受けた方のレントゲン画像です。当院でリハビリをした患者さんに限りますが、半年後には日常生活動作において、ほとんど支障なく生活を送ることができます。
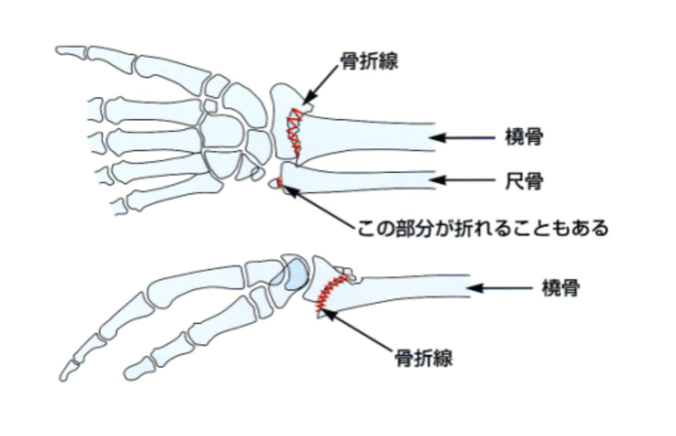
一般的には手首の骨折のことです。
橈骨遠位端骨折は他の骨折とは異なり、加齢に伴う受傷率が上がるということはありません。女性では、60歳代前半から受傷率が上昇し、60~69歳までで最も高くなり(人口10万人あたり約600人)、それ以降は低下しています。男性の受傷率は年間人口10万人あたり100~130人と言われています。
橈骨遠位端骨折の骨折型の分類は3つに分けることができます。 (下図参照)
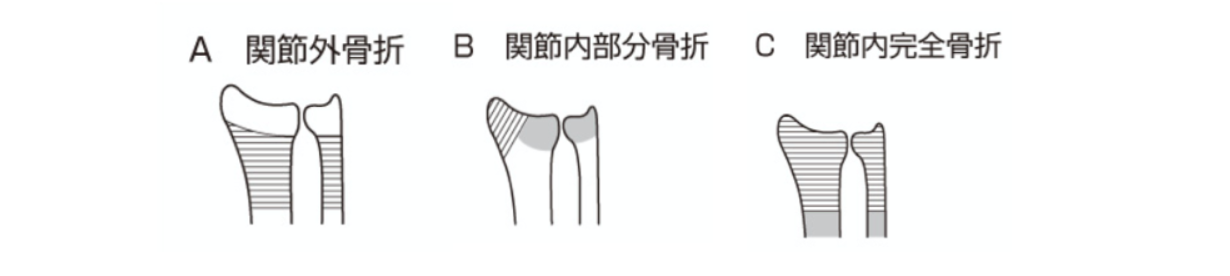
Aは関節外骨折、Bは関節内部分骨折、Cは関節内完全骨折に分類され、このうち関節外骨折には、不安定型をのぞいて保存的治療が選択されます。現時点では、ロッキングプレート法が橈骨遠位端骨折に対する最も一般的な手術的治療法とされています。
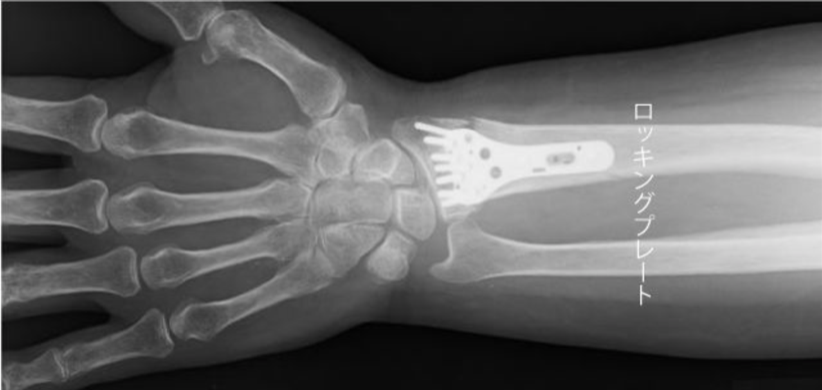
予後は良好とされており、日常生活においても支障なく生活を送ることが可能です。
足の付け根である股関節の骨折のことを言います。
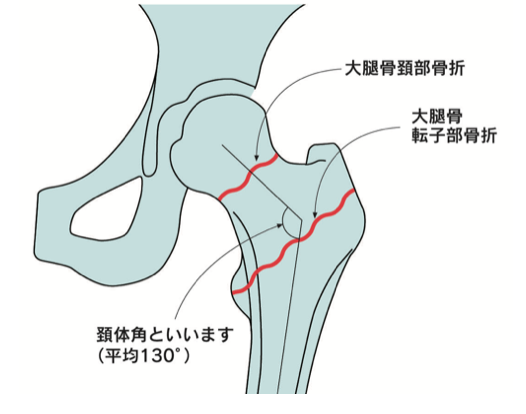
大腿骨近位部骨折の受傷率は40歳代から加齢とともに徐々に上昇し、75歳をすぎると急激に上昇します。人口10万人あたりの受傷率は、女性の70歳代で約370人、80歳代で約1500人、90歳以上で約3200人であるのに対し、男性ではそれぞれ約170人、約600人、約1600人と半分以下となります。
受傷原因としては、転倒が最も多く85%位上を占め、また転倒回数が多いことは大腿骨近位部骨折の危険因子となります。受傷後1年以内の死亡率は9.8%~10.8%で、男性の死亡率は女性の2倍となっています。機能的予後を高める上でも、適切な評価分類で慎重に治療方針が決定されます。
評価方法として一般的にⅠ~Ⅳの4段階に分けられます。
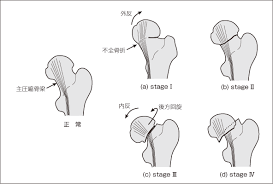
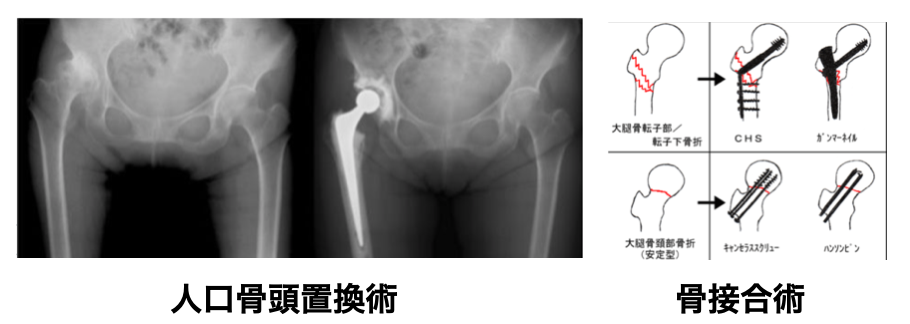
”転移があるのか”、”整復は可能なのか”等を考慮し手術療法では、人工骨頭や骨接合術のいずれかが選択されます。(下図参照)
1)人工骨頭置換術
活動性の高い受傷者や転移型の場合、選択されます。この骨頭置換により骨の損傷が少なくなり、リハビリ時の合併症である脱臼の発症率は低くなります。骨接合術と比較して頭痛が軽度で、合併症が生じにくいとされています。2)骨接合術
転移のある大腿骨転子部骨折では骨接合術が選択されます。骨接合術後の下肢荷重については、転移がない場合は術後早期から積極的に行うことが推奨されています。一方、非転移型でも良好な固定性が得られている場合は早期からの荷重が可能となっています。
どちらの手術においても、術後早期からリハビリテーションを取り入れ6ヶ月程度継続することが推奨されています。
背骨の骨折のことを言います。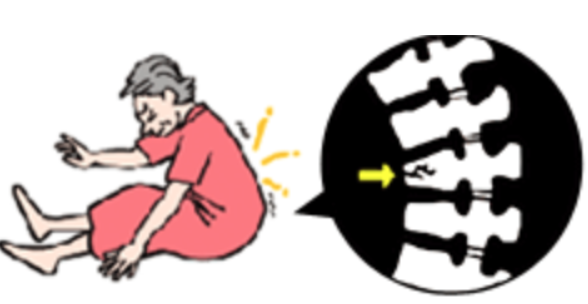
脊椎圧迫骨折は骨粗鬆症による脆弱性骨折にうちで最も多く、受傷率は女性では人口10万人あたり70歳代で約3000人、80歳代で約8000人と年齢と共に上昇します。男性の受傷率は女性の1/3~1/2となっています。脊椎骨折の受傷率は大腿骨近位部骨折の10倍以上と高くなっています。
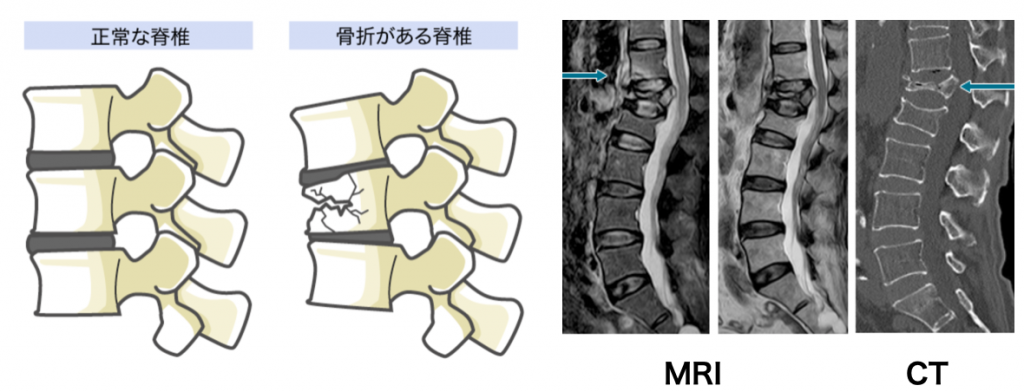
脊椎圧迫骨折の診断はCTやMRI画像により診断されます。さらに、再骨折のリスクは骨密度からも把握できます。そのため、画像診断や骨密度の評価は重要であると言えます。
高齢骨折者の治療における課題と展望
近年、加齢に伴う様々な機能変化や予備能力低下によって健康に対する脆弱性が増加した状態である「フレイル」の概念が浸透しつつあります。高齢者骨折はこのようなフレイルと密接な関係にあります。2060年までは高齢化率が上昇し、2.5人に1人が65歳以上の高齢者となると予想されています。
体力や予備能力が低い高齢者が一度骨折を受傷すると、その後の生活の質を落とすばかりでなく、生命予後にも深刻な影響を及ぼします。そのため、高齢骨折患者の治療に関しては、安静・固定期間をいかに短縮し、より早期から理学療法をはじめとした有効なリハビリテーションを実施することが重要となってきます。
通所リハビリテーション まえはら
参考文献:理学療法 高齢者骨折の現状と整形外科的治療の概要 2018.Vol.35.No4


