一般的に健康状態を確認する上で血圧、脈拍、体温を測定します。病院受診時やリハビリ前にも必ず測定していますよね。
なぜ血圧・脈拍、体温を測定するのでしょうか??
今回はそれぞれ測定値のポイントや異常値によるリスクなどを説明していきたいと思います。
・血圧が異常だとなぜ危険?
・正常血圧と高血圧の値
・リハビリの中止基準
・脈拍と心拍の違いは?
・脈拍の正常値と異常値
・リハビリの中止基準
・体温の正常値とリスク
・リハビリの中止基準
①血圧の見るべきポイント
拡張期血圧(下の血圧)=心臓が拡張し、血管が元に戻りながらかかる血管への圧。
1️⃣脳血管疾患(脳梗塞、脳出血、くも膜下出血・・・)
2️⃣心血管疾患(大動脈解離、大動脈瘤、心不全・・・)
3️⃣腎臓疾患 (慢性腎不全・・・)
血圧=心拍出量×総末梢血管抵抗
動脈硬化指標の一つとして・・・
脈圧は動脈硬化の指標の一つとして有効です。
収縮期血圧(最高)と拡張期血圧(最低)の差が脈圧である(脈圧=収縮期血圧−拡張期血圧)
正常値は40〜60で加齢に伴い増加傾向になります。高い場合は比較的太い血管の動脈硬化が予測され、心血管疾患及び脳血管疾患のリスクが高まることが報告されています。一方で低い場合は心臓の心拍出量の減少によって収縮期血圧が低下し脈圧が低下することがあります。
成人における血圧値の分類
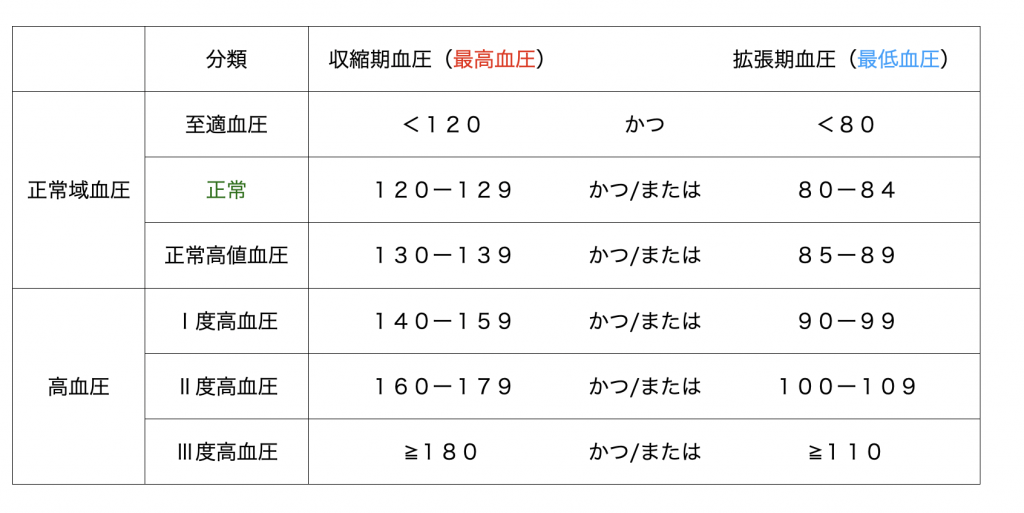
2、安静時拡張期血圧120Hg以上
②心拍と脈拍の見るべきポイント
・心拍数や脈拍数の基礎的知識安静時の心拍数は70〜80回/分である。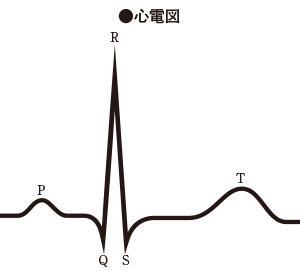
一般に心拍数と脈拍数は同義語のように扱われがちであるが、不整脈を合併する患者では数値に差が生じます。
心拍数とは心筋が収縮して身体に血液を送る際の電気的興奮の回数を指し、臨床では右図のように心電図上のQRSをカウントしていきます。
一方、脈拍とは心臓から拍出された血液が血管壁を押し広げる際に生じる拍動数を指し下図のように橈骨動脈などで触知することが多いです。
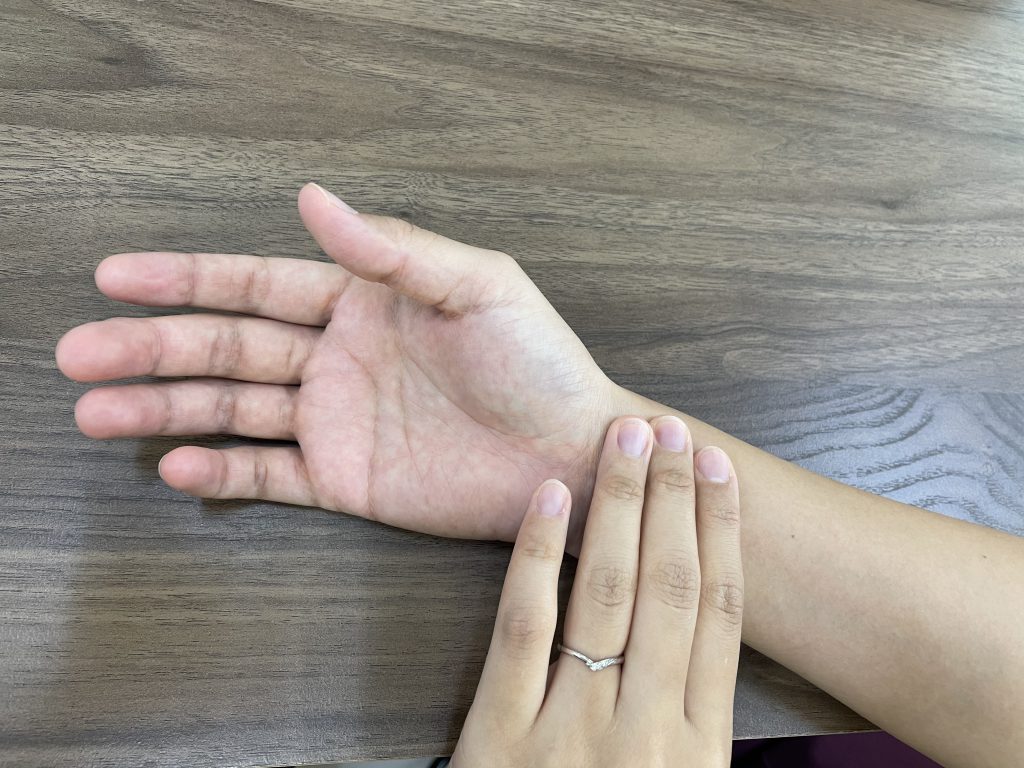
検脈方法と脈拍の測定意義
非常に簡単で正しく測定でき、不整脈の有無やおおよその血圧まで判定できる有用です。
脈拍の測定は、示指、中指、環指の指腹を動脈に沿わせて並べるようにして行います。強く押しすぎると自身の指先脈波を感じ脈拍と混同することがあるため注意が必要です。
他にも脈拍を触知できる部位があり、それらを把握しておくと緊急時に血圧計がない場合でも部位別に脈拍を触れるか否かでおおよその血圧判定もできます。
(橈骨動脈触知可:80mmHg 大腿動脈触知可:70mmHg 頚動脈触知可:60mmHg)
正常な脈拍数
正常な脈拍数は、成人とお年寄りとでは大きな差がある。
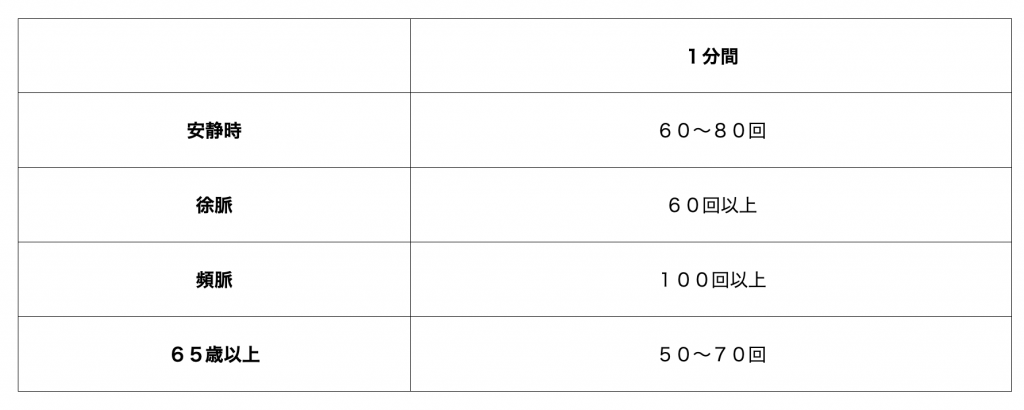
特に、高血圧や心臓病、肺の病気などで薬を飲んでいる人は、少し遅め(1分間に50〜60)のこともあれば、少し速め(1分間に80〜90)のこともある。脈拍は同じテンポで触知できますが、不整脈がある場合は連続して脈が触れたりとテンポが崩れて触知することがあります。
リハビリテーションの中止基準
2、心房細動のある方で著しい徐脈または頻脈がある場合
3、著しい不整脈がある場合
4、リハ実施前にすでに動悸・息切れ・胸痛のある場合
③体温の見るべきポイント
日本人の正常体温は腋窩温で36.89度とされ、感染症法による発熱の定義は37.5度以上とされている。
疾患のうち、外科手術、視床下部障害、自律神経障害を伴う疾患、パーキンソン病、脊椎小脳変性症、維持血液透析などでは、特に体温の異常に注意が必要である。
低体温の重症度と臨床状況
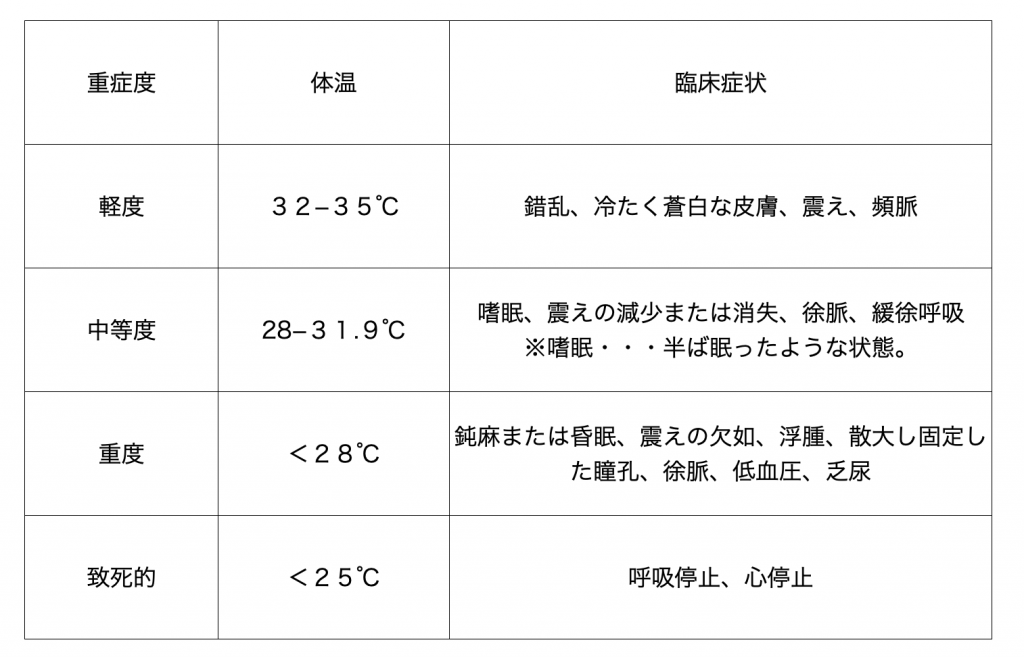
リハビリテーションの中止基準
①最高血圧が180以上の場合、最低血圧が110以上の場合
②強い動悸や不整脈が疑われる場合
③体温の異常やその他の症状が同時に見られる場合


